La inmovilidad es un síndrome geriátrico específico. Es una forma frecuente de presentación de las enfermedades en el anciano.
En el estudio encontrado se habla de la definición de inmovilidad, de sus causas, sus consecuencias, su valoración y su tratamiento.
El síndrome de inmovilidad comprende la reducción de la capacidad para desempeñar las actividades de vida diaria por deterioro de las funciones relacionadas con el sistema neuro-músculo-esquelético, con la afectación particular de la movilidad como función física imprescindible para la independencia del individuo.
Se estima que el 18% de las personas mayores de 65 años tienen problemas para movilizarse sin ayuda y a partir de los 75 años más de la mitad tiene dificultades para salir de la casa, de los que un 20% se encuentra confinado en su domicilio.
Las causas de la inmovilidad son:
- Los cambios fisiológicos propios del envejecimiento: pérdida de masa muscular y ósea, enlentecimento de los reflejos posturales, disminución del gasto cardíaco,...
- Y las enfermedades: músculo-esqueléticas (osteoporosis, osteoartrosis, fracturas,...), neurológicas (ACV, Parkinson, demencias,...), cardiorrespiratorias (insuficiencia cardiaca severa, cardiopatías isquémicas, EPOC,...), neurosensoriales (déficits visuales, auditivos y vértigo posicional benigno), psicológicas (miedo a caer, depresión,...), debilidad generalizada, iatrogenia (fármacos: antiHTA, hipnóticos, sedantes,...).
Las consecuencias o complicaciones de la inmovilidad son:
- Sistema cardiovascular (hipotensión, trombosis venosa profunda y tromboembolismos).
- Sistema respiratorio (neumonía, bronscoaspiración,...).
- Sistema músculo-esquelético (debilidad muscular, atrofia muscular, osteoporosis,...).
- Sistema nervioso (mayor deterioro cognitivo, falta de motivación,...)
- Sistema digestivo (pérdida de apetito, tendencia al reflujo gastroesofágico, estreñimiento,...).
- Sistema genitourinario (incontinencia, retención, infección).
- Piel (úlceras por presión).
- Trastornos depresivos.
- Y aislamiento social.
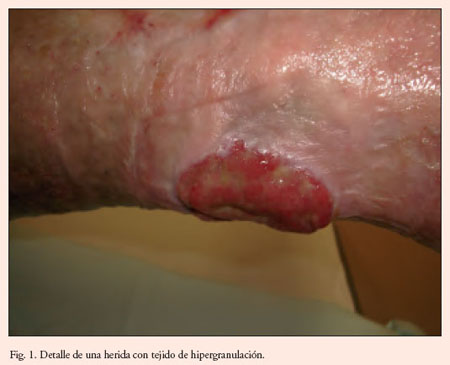
Las úlceras por presión constituyen la complicación más frecuente.
Se debe evaluar al paciente con inmovilidad con una anamnesis, una exploración física y con escalas.
El tratamiento preventivo con higiene, nutrición, movilización lo más pronto posible, aliviar las presiones, fisioterapia respiratoria, psicoactivación,...
También se modifica el ambiente, y lo fundamental es tratar la enfermedad cuasante de la inmovilización.
Una vez que aparecen las complicaciones del síndrome hay que tratarlas para que no vayan a peor.
En este estudio hablan de cómo curar las úlceras de presión, pero no considero que todo lo que dicen sea correcto. Comentan la utilización de miel o azúcar para favorecer el tejido de granulación, aspecto en el que estoy desacuerdo, aunque ellos lo corroboren con una bibliografía que, además, es un estudio con tan sólo 36 participantes.
En conclusión, la inmovilidad en los ancianos debe ser considerada como un síndrome geriátrico específico, por su alta frecuencia y porque puede conducir a la institucionalización y a la muerte. Es importante que el personal sanitario sepa evaluar, prevenir y manejar la inmovilidad correctamente para minimizar las consecuencias de esta.